ARTÍCULO DE REVISIÓN
El síndrome de Mirizzi, un desafío para el cirujano
Mirizzi syndrome, a challenge for the surgeon
Jesús Miguel Galiano Gil
Hospital Universitario “Dr. Salvador Allende”. La Habana, Cuba.
RESUMEN
El
síndrome de Mirizzi es una inflamación poco frecuente y crónica
ocasionada por un cálculo impactado en la bolsa de Hartmann con obstrucción
parcial o completa del conducto biliar principal. Es una complicación prolongada
de la enfermedad litiásica biliar e infiere un diagnóstico preoperatorio
difícil, así como una compleja conducción terapéutica. El
objetivo de este trabajo es realizar una actualización del tema sobre el
diagnóstico y tratamiento de esta entidad. Se realizó una revisión
de las bases de datos Pubmed, Dynamed y Conchrane (idioma inglés y español)
en busca de los artículos relacionados con el síndrome de Mirizzi.
Trabajos adicionales fueron identificados mediante búsqueda manual de las
referencias de artículos relevantes. Se presentó una actualización
detallada acerca del diagnóstico y tratamiento de esta entidad teniendo
en cuenta la experiencia del autor y los hallazgos de la revisión realizada.
Para lograr un diagnóstico preoperatorio e intraoperatorio certero se requiere
un alto índice de sospecha, llevando a una óptima proyección
quirúrgica para tratar esta entidad.
Palabras clave: síndrome de Mirizzi; colecistectomía; derivación bilioentérica; hepaticoyeyunostomía en Y de Roux.
ABSTRACT
Mirizzi syndrome is a rare and chronic inflammation, caused by a calculus stuck to the Hartmann bag, with partial or complete obstruction of the main bile duct. It is a lengthened complication of lithiasic biliary disease and effects a difficult preoperative diagnosis and a therapeutic complex treatment. To perform an updating about the of subject and to present the "state of art" diagnosis and treatment for this entity. A review of PubMed, Dynamed and Conchrane data was made (in both English and Spanish), looking for articles about Mirizzi syndrome. Additional papers were identified by manual search for references of relevant articles. A detailed updating on the diagnosis and treatment of this entity was presented, taking into account the experience of the author and the findings from the review. High suspicion index is required for an accurate preoperative and intraoperative surgical diagnoses leading to an optimal approach to treat this condition.
Key words: Mirizzi syndrome; cholecystectomy; biliary enteric bypass; Roux-Y hepaticojejunostomy.
INTRODUCCIÓN
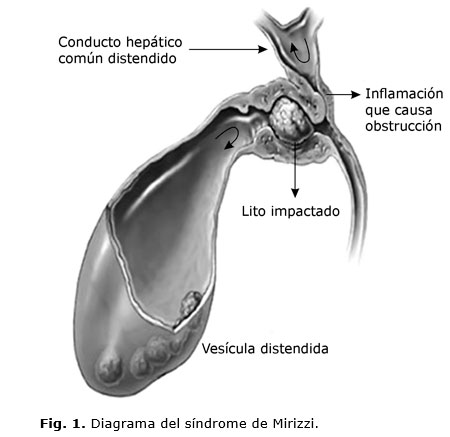
El síndrome de Mirizzi (SM) resulta de la inflamación aguda y crónica ocasionada por un cálculo impactado en la bolsa de Hartmann (bacinete) o el conducto cístico, con obstrucción parcial o completa de la vía biliar principal (VBP) y a medida que el proceso inflamatorio avanza se puede producir obstrucción, necrosis e incluso, fístula biliar interna1 (Fig. 1). El objetivo del presente trabajo es realizar una actualización del tema sobre el diagnóstico y tratamiento de esta entidad.
DESARROLLO
EPIDEMIOLOGÍA
Se reporta en 0,7 a 3 % de los pacientes con litiasis vesicular. Generalmente existe una larga historia de síntomas biliares como antecedente capital y se presenta en adultos sin distinción de raza, con predominio del sexo femenino en 50 a 77 % de los casos.2 Afortunadamente, el SM tipo I es la variedad predominante con un 58,8 % aproximadamente.
HISTORIA
Hans Kerh, en 1905, fue el primero en reportar pacientes con obstrucción parcial de la VBP debido a cálculo impactado en la vesícula. Sin embargo, Pablo Luis Mirizzi llamó la atención acerca esta entidad en su artículo “Síndrome del conducto hepático” publicado en 1948.1,3
Mirizzi describió un síndrome caracterizado por ictericia obstructiva debido a compresión extrínseca benigna del conducto hepático común. Esta entidad ha pasado a la literatura médica como complicación poco frecuente de enfermedad biliar que acarrea un diagnóstico preoperatorio difícil, así como controversias en el manejo terapéutico de estos casos.
La primera descripción de fístula colecistobiliar fue realizada por Puestow en 1942, cuyos diferentes estados con frecuencia de 0,1 a 1,4 %, progresivamente se fueron integrando como parte indisoluble a la clasificación del SM.
ETIOPATOGENIA
La fisiopatología del SM ha sido descrita por McSherry, Csendes y otros; estos establecen la secuencia de eventos a partir del impacto del cálculo en el bacinete o conducto cístico. Esto produce la obstrucción mecánica de la VBP hasta la erosión a través de la pared vesicular formando la fistula colecistobiliar. La historia natural de esta entidad puede no terminar con la fistula colecistobiliar ya que la continua inflamación del triángulo de Calot pudiera resultar en una fístula compleja con cualquier órgano vecino.4 La compresión externa de la VBP y el desarrollo ulterior de fístulas colecistobiliar y bilioentéricas constituyen diferentes estadios de la misma enfermedad. Algunas veces la obstrucción extrínseca se debe a cálculos pequeños dentro de un conducto cístico que corre paralelo a la VBP; o incluso, a una vesícula distendida a tensión en un cuadro de inflamación severa. Sin embargo, en el artículo que dio nombre a esta entidad, Mirizzi postuló incorrectamente que la causa de la obstrucción era un espasmo funcional del conducto biliar debido a la inflamación (Fig. 2).
Variantes raras de SM acalculoso se reportan, ocasionadas por adenomas papilares y otras lesiones premalignas del conducto cístico; que resultan difíciles de diagnosticar antes de la intervención quirúrgica.
CLASIFICACIÓN
Las diferentes clasificaciones se han basado en la presencia o ausencia, de la erosión fistulosa entre la vesícula y la VBP, así como la extensión de la destrucción de esta última (Fig. 3).
Mc Sherry y cols.,4 en 1982, clasificaron el SM en 2 tipos; a su vez reclasificados en 1989 por Csendes 5 en cuatro tipos:
I. Compresión extrínseca de la VBP por el cálculo impactado.
II. Afectación de 1/3 de la circunferencia de la VBP.
III. Afectación de 2/3 de la circunferencia de la VBP.
IV. Afectación de toda la circunferencia de la VBP.
En 2007, Csendes agrega un quinto grupo para aquellos casos del I al IV con la presencia de fistula colecistoentérica con o sin íleo biliar.6
Starling subdividió el tipo I en IA y el IB: tipo IA si se encuentra un conducto cístico largo que corre paralelo a la vía biliar y se encuentra obstruido por cálculos; y tipo IB cuando el cístico es corto, encontrándose completamente obliterado por cálculos y no hay fístula.
DIAGNÓSTICO, MANIFESTACIONES CLÍNICAS, ESTUDIOS DE LABORATORIO
El diagnóstico clínico del SM es difícil al tener en cuenta que no existen patrones patognomónicos de presentación. La sintomatología, generalmente, es la misma que la de la colecistitis aguda y/o coledocolitiasis: dolor en epigastrio, o en hipocondrio derecho, que puede irradiar al dorso, ictericia; y algunos casos muestran pruebas funcionales hepáticas elevadas.7
Pudiera presentarse con cuadros de ictericia no dolorosa, colangitis o pancreatitis pero existen reportes en la literatura de series en las cuales se diagnosticaron pacientes sin antecedentes de ictericia y con perfiles hepáticos normales. Ocasionalmente, nos podemos enfrentar a pacientes con dolor a tipo cólico o manifestaciones sistémicas de fiebre, escalofríos, taquicardia y anorexia. Incluso, estas formas de presentación pudieran ser intermitentes y recurrentes; o fulminantes, presentándose como una colangitis aguda severa.8,9
ESTUDIO DE IMÁGENES
A pesar del desarrollo de modernas técnicas de imágenes disponibles en la mayoría de los escenarios quirúrgicos; desafortunadamente, la mayoría de los casos se diagnostican en el transoperatorio. De esta forma, se evita una adecuada planificación quirúrgica preoperatoria; y solamente un experimentado reconocimiento intraoperatorio pudiera evitar la elevada incidencia de lesión de vías biliares, frecuentes en esta entidad.10
Rx de abdomen simple de pie
No es el estudio ideal ni permite el diagnóstico de SM. Sin embargo, nos orienta en los diagnósticos diferenciales e indica mediante signos indirectos de sepsis en evolución de causa intraabdominal, como íleo reflejo localizado, asa centinela, niveles aislados, etc.
Ultrasonido abdominal
No es específico para el diagnóstico de SM pero orienta hacia un enfoque terapéutico cuando nos muestra dilatación de vías biliares proximal a la obstrucción, litiasis gigante en proyección del bacinete o cuello vesicular11,12 (Fig. 4).
Tomografía helicoidal con reconstrucción multiplano
Nos muestra la dilatación de vías biliares proximal a la obstrucción, litiasis gigante en proyección del cuello vesicular. Posee una sensibilidad de 42 % especificidad de 98,5 % para el diagnóstico de SM 13 (Fig. 5).
Colangioresonancia
Emerge como tecnología de punta para el diagnóstico de diversas enfermedades. Hace gala de una sensibilidad cercana al 96 % y especificidad de 94 % 14 (Fig. 6).
Colangiopancreatografia retrógrada endoscópica (CPRE)
La agudeza diagnóstica de la misma oscila entre 55 a 90 % de los casos. Su principal ventaja radica en la posibilidad de ejercer acciones terapéuticas como paliar la obstrucción biliar mediante la colocación de prótesis. En raras ocasiones se puede extraer el lito causal (Fig. 7).
Colangiografia percutánea transhepática (CPT)
Al igual que la CPRE nos orienta al diagnóstico y permite acciones de tratamiento como el drenaje biliar percutáneo.
Ultrasonido endoscópico o ecoendoscopia (EUS)
De incorporación más reciente, el EUS nos ayuda con una sensibilidad y especificidad cercana al 98 %; además de potencial las acciones terapéuticas de la CPRE.15-17
Tratamiento
El tratamiento de los pacientes afectos de SM infiere dificultades técnicas complejas, comparado con la terapéutica de la enfermedad litiásica vesicular no complicada. Esencialmente, debido a la inflamación resultante, las alteraciones de la anatomía biliar convierten al proceder quirúrgico en un evento peligroso, complejo y riesgoso, que podría llevar accidentalmente a la temible lesión de vías biliares; y a la necesidad de procederes quirúrgicos complejos para el restablecimiento de la continuidad biliar.
Por consiguiente, es imperioso resaltar la importancia del acertado diagnóstico preoperatorio para así determinar una estrategia quirúrgica adecuada; pero sobre todo cuando la determinación del mismo se realiza en el transoperatorio, particularmente en aquellos casos con clasificación de alto grado de SM.4,18
El objetivo del tratamiento incluye la descompresión de la vía biliar y prevenir la recurrencia de la afección. Descompresión temporal mediante la CPRE, (algunos casos reportes con CPT), usando stents biliares permite ganar tiempo mientras se mejoran las condiciones generales de algunos pacientes y una mejor planificación de las estrategias quirúrgicas a desarrollar.19,20
Se ha de resaltar la necesidad de apoyarse en la colangiografía transoperatoria, transvesicular o por punción del VBP; que ayudarían a la confirmación del diagnóstico, vislumbrar adecuadamente la anatomía del sistema biliar, descartar litiasis coledociana e identificar la presencia de fístula, así como su tamaño. En centros especializados y con la experiencia adecuada, el uso del ultrasonido intraoperatorio permite alcanzar el mismo objetivo.21
El tratamiento quirúrgico está basado en la extensión o tipo de SM:
En caso de íleo biliar, solamente tratarlo y dejar el tratamiento de la fistula bilioentérica para segundo tiempo de acuerdo a la evolución.
En todos los casos, es recomendable tratar de realizar la colecistectomía de fondo a cuello teniendo en cuenta la reacción inflamatoria fibrosa en el área del triángulo de Calot; y en caso de dificultades por anatomía muy alterada, se aconseja la colecistectomía subtotal, extracción del lito, con el cierre del remanente vesicular y drenaje de vecindad.22-24
La disección excesiva alrededor del frecuente y denso proceso inflamatorio en el triángulo de Calot puede comprometer aún más la vascularización de la pared de la VBP e incrementar el tamaño de la fistula colecistobiliar; por lo que se debe evitar. La mayor parte de las afectaciones inflamatorias en la vecindad regresan a la anatomía normal cuando el proceso causal y un adecuado drenaje se logran.25
Biopsia por congelación es recomendable realizar por la elevada frecuencia de cáncer de vesícula concomitante.26-30
En caso de no existir la experiencia adecuada para el tratamiento de los pacientes con SM complejo (Tipo II a V), se debe tomar en consideración la posibilidad de referir estos casos hacia centros especializados en este tipo de cirugía. La restitución de la continuidad biliar mediante la hepaticoyeyunostomía en Y de Roux es una alternativa razonable cuando nos enfrentamos a desvitalización tisular de la pared de la VBP debido a la compresión y compromiso de la vascularización a las 9 hora del conducto biliar. La viabilidad de la anastomosis se garantiza por reperfusión retrógrada proveniente del conducto hepático proximal y por los vasos yeyunales del asa de Y en Roux.31
Independientemente, que la colecistectomía laparoscópica se ha convertido en la regla de oro para el tratamiento de la enfermedad litiásica vesicular; su utilidad en el SM es controversial, quedando confinada al tipo I, en pacientes seleccionados y por personal altamente capacitado en la cirugía mínimamente invasiva. Incluso, el SM ha sido considerado por varios autores, una contraindicación para este tipo de abordaje.32-40
El pronóstico del MS es muy bueno para las lesiones tipo I. Sin embargo, el tratamiento de lesiones más serias con destrucción fistulosa de la VBP, aumenta la morbilidad postoperatoria en 10 % o más, incluyendo fistulas biliares, estenosis de la VBP, abscesos de vecindad; que demandarían reintervenciones con el incremento consecuente de la morbimortalidad.41-42
CONCLUSIONES
La anatomía biliar distorsionada y la presencia de fístula colecistocoledocal aumentan el riesgo de lesión de la CBP durante la colecistectomía debido a la inflamación resultante. Estudios de imágenes apropiados son esenciales para un diagnóstico correcto de la entidad y buena planificación quirúrgica. La cirugía convencional es la vía ideal de acceso.
Conflicto de intereses
El autor no declara conflictos de intereses.
REFERENCIAS BIBLIOGRÁFICAS
1. Kehr H. Die in neiner klinik geubte technik de gallenstein operationen, mit einen hinweis auf die indikationen und die dauerersolge. Munchen (Germany): JF Lehman; 1905.
2. Beltran MA. Mirizzi syndrome and gallstone ileus: an unusual presentation of gallstone disease. J Gastrointest Surg. 2005;9:686–9.
3. Mirizzi P. Sindrome del conducto hepático. J Int Chir. 1948;8:731–7.
4. Mc Sherry C, Ferstenberg H, Virhup M. The Mirizzi syndrome: suggested classification and surgical therapy. Surg Gastroenterol. 1982;1:219–25.
5. Csendes A, Diaz JC, Burdiles P, Maluenda F, Nava O. Mirizzi syndrome and cholecystobiliary fistula: a unifying classification. Br J Surg. 1989;76:1139–43.
6. Beltran MA, Csendes A, Cruces KS. The relationship of Mirizzi syndrome and cholecystoenteric fistula: validation of a modified classification. World J Surg. 2008;32:2237–43.
7. Lai EC, Lau WY. Mirizzi syndrome: history, present and future development. ANZ J Surg. 2006;76:251–7.
8. Safioleas M, Stamatakos M, Safioleas P, Smyrnis A, Revenas C, Safioleas C. Mirizzi syndrome: an unexpected problem of cholelithiasis: our experience with 27 cases. Int Semin Surg Oncol. 2008;5:12–5.
9. Beltran MA. Mirizzi syndrome: history, current knowledge and proposal of a simplified classification. World J Gastroenterol. 2012;18:4639–50.
10. Sánchez Beorlegui J, Cabezali Sánchez R, Monsalve Laguna E, Gil Albarellos PS, Moreno de Marcos N. Nuevas posibilidades diagnósticas y terapéuticas en el síndrome de Mirizzi. An. Med. Interna. 2007;24(6);281-4.
11. Juárez CD, Hurtado DJL, Flores GS, Sentíes CS, Belo Campoy A. Síndrome de Mirizzi: Experiencia en siete pacientes. Cir Gen. 2001;23:99-104.
12. Presta L, Ragozzino A, Perrotti P, Antropoli C, Molino D, De Ritis R, Mosca A. Detection of Mirizzi syndrome with magnetic resonance cholangiopancreatography: laparoscopic or open approach? Surg Endosc. 2002;16:1494-5.
13. Aarts MJB, Engels LGJB. Mirizzi’s síndrome. Netherlands J Med. 2006;64(7):252-3.
14. Corlette MB, Bismuth H. Biliobiliary fistula: a trap in the surgery of cholelithiasis. Arch Surg. 1975;110:377–83.
15. Paoloni A, Bucchianeri A , Mazzocconi G . Mirizzi syndrome. Case report. G Chir. 2008;29(3):93-7.
16. Cortés M, Vásquez A. Frecuencia del síndrome de Mirizzi en un hospital de enseñanza. Cirujano General. 2003;25:334-7.
17. Rodríguez C, Aldana G. El síndrome de compresión biliar extrínseca benigna o síndrome de Mirizzi: experiencia de cinco años en el Hospital de San José. Rev Colomb Cir. 2008;23(1):6-11.
18. Patt HH, Koontz AR. Cholecysto-choledochal fistula: a report of two cases. Ann Surg. 1951;134:1064-5.
19. Juárez Corona D, Hurtado Díaz JL, Flores Gómez S, Sentíes Carvajal S, Belio Campoy A. Síndrome de Mirizzi: Experiencia en siete pacientes. Cir Gen. 2001;23(2):99-104.
20. Aydin U, Yazici P, Özsan S, Ersöz G, Özütemz O, Zeytunlu M, et al. Surgical management of Mirizzi síndrome. Turk J Gastroenterol. 2008;19(4):258-63.
21. Baer HU, Matthews JB, Schweizer WP, Gertsch P, Blumgart LH. Management of the Mirizzi syndrome and the surgical implications of cholecystocholedochal fistula. Br J Surg. 1990;77:743–5.
22. Settaf A, Balafrej S. Plastie biliaire utilisant le ligament rond. Technique de réparation des pertes de substance de la voie biliaire principale. Ann Chir. 1993;47:529-33.
23. Kaushik R, Sharma R. Jejunal serosal onlay flap for repair of large common bile duct defect in Mirizzi’s syndrome. Trop Gastroenterol. 2001;22:169-70.
24. Turégano Fuentes F, Mercader Cidoncha E, Pérez Díaz D, Sanz Sánchez M, Jiménez-Gómez LM. Utilización del ligamento redondo en la reparación de defectos amplios de la vía biliar en el síndrome de Mirizzi de tipo II. Cir Esp . 2006;79:379-81.
25. Castor Samaniego A, Valeria Sanabria Z, Aníbal Filártiga L. Experiencia en tratamiento del Síndrome de Mirizzi. Rev. Chilena de Cirugía. 2006;58(4):276-80.
26. Redaelli CA, Buchler MW, Schilling MK, Krähenbühl L, Ruchti C, Blumgart LH, et al. High coincidence of Mirizzi síndrome and gallbladder carcinoma. Surgery. 1997;121:58–63.
27. Principe A, Del Gaudio M, Grazi GL, Paolucci U, Cavallari A. Mirizzi syndrome with cholecysto-choledocal fistula with a high CA19-9 level mimicking biliary malignancies: a case report. Hepatogastroenterology. 2003;50:1259-62.
28. Horio T, Ogata S, Sugiura Y, Aiko S, Kanai N, Matsunaga H, et al. Cholecystic adenosquamous carcinoma mimicking Mirizzi síndrome. Can J Surg. 2009 June;52(3):E71–E72.
29. Ramia JM, Jesús Villar J, Muffak K, Mansilla A, Garrote D, Ferron JA. Síndrome de Mirizzi y cáncer de vesícula. Cir Esp. 2007;81(2):105-6.
30. Kunisaki SM, Hertl M, Bodner BE, Cosimi AB. Mirizzi síndrome secondary to an adenoma of the cystic duct. J Hepatobiliary Pancret Surg. 2005;12:159-62.
31. Chan CY, Liau KH, Ho CK, Chew SP. Mirizzi syndrome: a diagnostic and operative challenge. Surgeon. 2003;1(5):273-8.
32. Safioleas M, Stamatakos M, Revenas C, Chatziconstantinou C, Safioleas C, Kostakis A. An alternative surgical approach to a difficult case of Mirizzi syndrome: A case report and review of the literature. World J Gastroenterol. 2006;12(34):5579-81.
33. Lee KF, Chong CN, Ma KW, Cheung E, Wong J, Cheung S, et al. A minimally invasive strategy for Mirizzi syndrome: the combined endoscopic and robotic approach. Surg Endosc. 2014;28:2690-4.
34. Yeh C-N, Jan Y-Y, Chen M-F. Laparoscopic treatment for Mirizzi syndrome. Surg Endosc. 2003;17:1573-1578.
35. Robles Palomar PJ, Lancaster Jones B, García Lara J. Síndrome de Mirizzi, abordaje abdominal laparoscópico. Rev Mex Cirugía Endoscópica. 2004;6 (1):55-8.
36. England E, Martín D. Endoscopic management of Mirizzi's syndrome. Gut. 1997;40:272-6.
37. Vesakis A , Davides D, Birbas K, Ammori BJ, Larvin M, McMahon MJ. Laparoscopic treatment of Mirizzi syndrome. Surg Laparos Endosc Percutan Tech. 2000;10:15-8.
38. Rohatgi A, Singh K. Mirizzi syndrome: laparoscopic management by subtotal cholecystectomy. Surg Endosc. 2006;20:1477-81.
39. Antoniou SA, Antoniou GA, Makridis C. Laparoscopic treatment of Mirizzi syndrome: a systematic Review. Surg Endosc. 2010;24:33– 9.
40. Milone M, Musella M, Maietta P, Guadioso D, Pisapia A, Coretti G, et al. Acute acalculous cholecystitis determining Mirizzi syndrome: case report and literature Review. BMC Surgery. 2014,14:90.
41. Masih IN, Moorehead RJ, Caddy GR. Mirizzi’s syndrome: a diagnostic dilema. Ir J Med Sci. 2011;180:893–5.
42. Simoglou C, Simoglou L, Babalis D. Mirizzi Syndrome. Hellenic Journal of Surgery. 2013;85:109-112.
Recibido: 2 de
marzo de 2016.
Aprobado: 15 de abril de 2016.
Jesús Miguel Galiano Gil . Hospital Universitario “Dr. Salvador Allende”. La Habana, Cuba.
Correo electrónico: galiano@infomed.sld.cu