ARTÍCULO ORIGINAL
Eficacia de sutura y epiploplastia con tratamiento médico posterior en la úlcera perforada
Epiploplasty and Suture Efficiency Using Further Medical Treatment in Perforated Ulcer
Enrique Flores Miranda, José Antonio Sánchez Brizuela, Enrique Adrián Flores Delgado
Hospital Universitario "Manuel Ascunce Domenech". Camagüey, Cuba.
RESUMEN
Introducción:
la sutura y epiploplastia de la úlcera perforada con tratamiento médico
posterior para erradicar el Helicobacter pylori, ha disminuido la recurrencia
de la úlcera péptica, lo cual renueva
el interés en este proceder ante las técnicas
definitivas.
Objetivos: determinar la eficacia a mediano plazo de este proceder en
pacientes operados de úlcera péptica perforada.
Métodos:
se realizó un estudio observacional analítico en el Hospital Universitario
"Manuel Ascunce Domenech" de Camagüey, desde enero de 2010 hasta diciembre
de 2013. El estudio estuvo conformado por los pacientes operados de úlcera
perforada con más de un año de evolución (45 casos). Los datos
obtenidos se procesaron mediante el paquete estadístico SPSS para Windows
versión 15.0, con técnica estadística de comparación de
la prueba de hipótesis de proporciones en una computadora Pentium IV.
Resultados:
el sexo más afectado fue el masculino y predominó en la cuarta y quinta
décadas de la vida. La localización más frecuente de la perforación
fue duodenal y la mayoría, menores de 1 cm. Las complicaciones posoperatorias
más frecuentes fueron las infecciones respiratorias. El tabaquismo y la
ingestión de café fueron los factores de riesgo actuales más
frecuentes. La mayoría de los pacientes recibieron tratamiento médico
completo en el posoperatorio, con buenos resultados de acuerdo a la clasificación
de Visick y en la endoscopia realizada, donde solo una paciente presentó
enfermedad ulcerosa.
Conclusiones:
se comprobó que la sutura y epiploplastia de la úlcera perforada
con tratamiento médico posterior completo es eficaz
a mediano plazo.
Palabras clave: úlcera perforada; sutura y epiploplastia; tratamiento médico posoperatorio; clasificación de Visick; Helicobacter pylori.
ABSTRACT
Introduction:
suture and epiploplasty of perforated ulcer using further medical treatment
for helicobacter pylori eradication has decreased recurrence of peptic ulcer,
renewing interest in this proceeding in contrast to final techniques.
Objective: determine the medium term efficacy of this procedure in patients
undergoing surgery for perforated peptic ulcer.
Methods: an observational study was conducted at Manuel Ascunce Domenech
University Hospital in Camagüey, from January 2010 to December 2013. The
study consisted of patients operated on for perforated ulcer over a year (45
cases). The obtained data were processed using SPSS for Windows version 15.0,
with statistical technique of comparing the proportions hypothesis test on a
Pentium IV computer.
Results: the most affected patients were male aging forty and fifty.
The most frequent location was duodenal perforation and most of them less than
1 cm. The most frequent postoperative complications were respiratory infections.
Smoking habits and coffee intake were the most common risk factors. Most patients
received full medical treatment in the postoperative period, with good results
according to Visick classification and the endoscopy, where only one patient
had ulcer disease.
Conclusions: suture and perforated ulcer epiploplasty with subsequent
full medical treatment, definitively, cure patients.
Keywords:
perforated ulcer; and suture epiploplasty; postoperative medical treatment;
Visick classification; Helicobacter pylori.
INTRODUCCIÓN
Abú Alí Hussein Ibn-Sina (Avicena), en el "Canon de la Ciencia Médica", definió el cuadro clínico de la úlcera del estómago.1 El primer caso reportado de úlcera péptica perforada data de 1670 y fue la hija de Carlos I, de Inglaterra. El primer reporte de una serie de pacientes fue realizado por Travers (1817). La operación más temprana fue hecha por Mikulicz (1884), pero el primer reporte del tratamiento quirúrgico se inicia con el primer cierre simple (1894) realizado por W. Bennett y Dean HP. Después de esto, la mortalidad se mantuvo elevada, hasta que Graham (1937) publicó su trabajo donde añadía al proceder de Mickulics, plastia de epiplón y mostró una supervivencia de 94 %. Dejando aparte el tratamiento no quirúrgico preconizado por el inglés Taylor, se han introducido nuevas técnicas en la cirugía que responden de forma más adecuada a este cuadro abdominal y que tienen sus indicaciones precisas. Estas técnicas son las derivadas de los procederes de vagotomía, resecciones gástricas y operaciones de drenaje.2
El tratamiento de la úlcera péptica perforada es controversial. Varios autores han planteado que debe realizarse una técnica quirúrgica definitiva; sobre todo cuando el paciente tiene menos de 6 horas de evolución de la perforación, el estado general y local del paciente es bueno y la localización y tamaño de la úlcera lo permite. Otros abogan por mantener la sutura y epiploplastia como técnica de elección, siempre con un amplio lavado abdominal para evitar la peritonitis residual y con adecuado tratamiento médico posterior, para lograr la erradicación del helicobacter pylori.3
En 1983, Marshall y Warren describieron la presencia del Helicobacter pylori (HP) en biopsias antrales de pacientes con gastritis y úlcera péptica, cuya erradicación con antibióticos unido al uso de inhibidores de la bomba de protones o antagonistas H2 produce la curación de la enfermedad ulcerosa, con unos porcentajes de recaída muy bajos.3
Actualmente, la úlcera perforada se encuentra entre las 10 primeras causas de ingreso de urgencia en los servicios de Cirugía General. Ocurre entre 2 y 5 % de los pacientes con enfermedad ulcerosa, y constituye, después de la hemorragia, la complicación ulcerosa más frecuente y la más grave de todas.4-11
En nuestro hospital, la úlcera péptica perforada tuvo una morbilidad y mortalidad mayor del 20 % en años anteriores, cifras que han disminuido hasta un 6 % en la actualidad. El objetivo del trabajo es determinar la eficacia a mediano plazo de este proceder en pacientes operados de úlcera péptica perforada.
MÉTODOS
Se realizó un estudio observacional analítico y la información se obtuvo a través de un formulario que constituyó la fuente primaria. Esta incluyó datos de la historia clínica e informes operatorios; estos fueron procesados mediante el paquete estadístico SPSS para Windows versión 15.0. Se utilizó como técnica estadística de comparación el test de hipótesis de proporción, y el procesamiento estadístico se hizo en una computadora Pentium IV con instalación del sistema Windows XP.
RESULTADOS
En los 45 pacientes estudiados; el sexo más afectado fue el masculino, con 38 (82,2 %), y los grupos de edad más frecuentes fueron el de 40 a 49 años con 14 pacientes (31,1 %) y el de 50 a 59 años con 13 (28,8 %). La localización más frecuente fue la duodenal, con 22 casos (48,9 %), la menos frecuente fue la gástrica, con 9 pacientes (20 %), de las cuales 36 (80 %) fueron perforaciones menores de 1 cm (tabla 1).
Las complicaciones posoperatorias fueron 6, se encontró con mayor frecuencia la neumonía nosocomial con 2 casos (4,4 %) zx, y con una, la estenosis pilórica por úlcera, vómitos, fiebre posoperatoria y dehiscencia parcial de la herida quirúrgica (2,2 % cada una). Del total de pacientes estudiados, 30 (66,7 %) recibieron tratamiento médico completo y solo 8 presentaron alteraciones endoscópicas; 12 (26,7 %) recibieron tratamiento médico incompleto y casi la mitad presentaron alteraciones endoscópicas. Una paciente (2,2 %) requirió tratamiento quirúrgico por un síndrome pilórico; de los dos pacientes (4,4 %) que no recibieron tratamiento posoperatorio, uno tuvo alteraciones endoscópicas (tabla 2).
El resultado de la endoscopia -al año de operados- mostró que 30 fueron normales (66,6 %) y 15 presentaron alteraciones endoscópicas. La mayoría presentó gastritis o duodenitis y en una paciente (2,2 %) se encontró persistencia o recidiva de enfermedad ulcerosa; presentado como un síndrome pilórico que requirió tratamiento quirúrgico para su solución (tabla 3).
La mayoría de los pacientes (n= 29; 64,4 %) mantuvieron factores de riesgo aislados o combinados en el posoperatorio que pueden estar relacionados con la persistencia o recidiva de enfermedad ulcerosa. Entre ellos, el consumo de café y el hábito de fumar con 23 en cada casos (51,1 %), respectivamente; seguido del consumo de alcohol en 16 (35,5 %). De estos, solo 10 (22,2 %) presentaron alteraciones endoscópicas; y de los restantes 16 pacientes (35,5 %) no mantenían factores de riesgo luego de operados, hubo 4 (8,8 %) que presentaron trastornos endoscópicos.
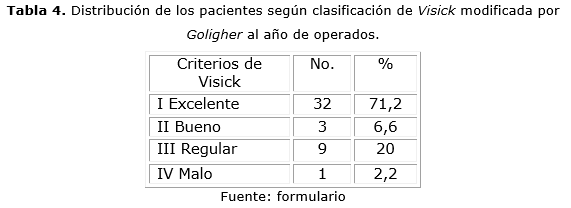
La clasificación de Visick modificada por Goligher al año de operados mostró que 35 casos (77,8 %), clasificaron como grados I y II, con resultados favorables y que 22,2 % se encontraban dentro de los grados III y IV (tabla 4).
DISCUSIÓN
La incidencia de la úlcera gastroduodenal perforada a nivel mundial ha decrecido, pero aún representa un problema de salud. Afecta entre 6 y 7 % de los pacientes con úlcera péptica; es responsable de las 2/3 partes de todas las muertes por úlcera.12-13 En nuestro estudio, encontramos un predominio del sexo masculino sobre el femenino. Esto coincide con el resto de los trabajos revisados; que reportan una relación hombre-mujer desde 2:1 hasta proporciones de 8:1.3,13,15-17
En cuanto a la edad, en nuestro estudio hubo una frecuencia mayor de la enfermedad en la cuarta y quinta décadas de la vida. Este resultado coincide con la totalidad de los estudios revisados, ya que algunos reportan un mayor predominio en pacientes más jóvenes y lo relacionan con el alto consumo de tabaco; en otros, el grupo más afectado fue el de mayores de 60 años.3,4,15,16,18 Encontramos predominio de las úlceras duodenales perforadas de menos de 1 cm, coincidiendo con la mayoría de la literatura revisada,3,19,20 aunque algunas series reportan resultados diferentes a los nuestros con predominio de las úlceras gástricas perforadas.13,21 La relación entre úlcera duodenal y gástrica varia en diferentes estudios. Aunque no hay una explicación precisa para estos cambios, podría ser secundario a un mayor uso de corticoides y antinflamatorios no esteroideos o a un mayor uso de bloqueadores de la secreción H2 o inhibidores de la bomba de protones, entre otros factores.22,23 En las complicaciones posoperatorias (13,3 %) predominó la sepsis respiratoria, lo que no concuerda con los resultados de otros autores que reportan entre un 30 y un 66,7 % de complicaciones en relación con un tiempo de evolución mayor de 24 horas en 70 % de sus pacientes.3,13,15 El íleo paralítico, el desequilibrio hidroelectrolítico y ácido básico, la infección de la herida quirúrgica, el absceso subfrénico e interasas, la dilatación gástrica, la peritonitis residual y la evisceración están entre las complicaciones más tempranas encontradas por otros autores. En relación con las tardías, se reportan el granuloma de la herida quirúrgica, las hernias incisionales y las oclusiones intestinales, las cuales no se encontraron en nuestro estudio.16-17
Existe gran diversidad de criterios a nivel mundial en cuanto a si el tratamiento quirúrgico conservador más tratamiento posterior contra el HP es capaz de curar por completo la enfermedad. En el caso de infección por HP, se recomienda la triple terapia. Consiste en un inhibidor de la bomba de protones (omeprazol, lanzoprazol, rabeprazol), combinado con claritromicina y amoxicilina por 14 días. Se recomienda también el uso de los anti-H2 (cimetidina, famotidina, ranitidina) y otros antibióticos como el metronidazol.15,24
La introducción de drogas antiulcerosas más potentes y la erradicación de HP, brinda efectividad suficiente para disminuir el número de pacientes ingresados y tratados por enfermedad ulcerosa complicada, aunque algunos plantean que este no causa una disminución significativa en el número de complicaciones. Esto debe ser revisado, ya que estudios recientes de España, Suecia, Italia y Taiwán indican que el número de perforaciones disminuyó notablemente y hubo un descenso de los casos que requirieron tratamiento quirúrgico.22En nuestro centro, el tratamiento médico completo administrado consiste en la combinación de los siguientes medicamentos por al menos 4 semanas a las dosis establecidas.
Antimicrobianos: amoxicilina: 500 mg cada 8 h por 10-14 días; metronidazol: 250 mg cada 6 h por 10-14 días; claritromicina: triple terapia (500 mg cada 12 h por 10 días) ó doble terapia (500mg cada 8 h por 14 días). Inhibidores de la bomba de protones Omeprazol: 20 mg 2 veces/día por 4 semanas o similares. Antagonistas H2 Cimetidina: 200 mg mañana y tarde con 400 mg a la noche por 4 semanas, o ranitidina: 150 mg 2 veces/día por 4 semanas o similares.
En la actualidad, el objetivo del tratamiento de la perforación de una úlcera péptica ha cambiado. Hace 20 años, el tratamiento definitivo era casi tan importante como la urgencia. Actualmente, el uso de inhibidores H2 o de la bomba de protones y la erradicación del HP han permitido disminuir la necesidad de una cirugía definitiva y por lo tanto la morbilidad y mortalidad de la cirugía de urgencia al evitar el tratamiento resectivo. El tratamiento en la duodenal consiste en el cierre de la ulcera, con o sin epiploplastia y en la úlcera gástrica la resección local o sutura con estudio anátomo-patológico o la resección gástrica parcial. Además de este tratamiento debe ser erradicado el HP y el uso de antinflamatorios no esteroideos (AINES), deben ser suspendidos.21,25
En nuestro país, existe la tendencia de métodos no definitivos en el tratamiento quirúrgico de esta complicación, y así se constata en publicaciones revisadas.3 En este existen tres factores importantes que se deben considerar: su localización (gástrica o duodenal), el tiempo de evolución y las condiciones locales y generales del paciente, para realizar o no operaciones definitivas.3 Se encontró un 33,3 % de alteraciones endoscópicas en nuestro estudio, pero solo hubo un caso con enfermedad ulcerosa lo que representa 2,2 %. En diferentes estudios revisados, se reportaron cifras de recidiva o persistencia ulcerosa de un 4 % o menor en los pacientes que se les realiza cierre de la perforación por vía convencional o laparoscópica seguido de tratamiento médico; recidiva que se hace mayor en aquellos sin infección por HP ya que estos tienen predisposición para las úlceras refractarias a tratamiento y son más propensos a las complicaciones. Estos autores concluyen que los pacientes con úlceras pépticas perforadas deben ser tratados por cierre simple de la perforación, investigar la presencia de HP y terapia destinada a curar la úlcera. Los pacientes HP negativos, deben recibir un tratamiento antisecretor más prolongado con inhibidores de la bomba de protones y deben ser monitoreados de cerca para la detección temprana de recurrencias. La curación ulcerosa debe ser supervisada atentamente en el período posoperatorio con endoscopias evolutivas.21,26,29
Los factores de riesgo más frecuentes identificados con la úlcera péptica son: en primer lugar, la presencia de HP, seguido del uso de AINES, el hábito de fumar, la ingestión de café y alcohol, incide -además- la ocupación y el estrés a los que está sometido el paciente.30 En nuestra investigación, encontramos que 64,4 % de los pacientes operados mantenían factores de riesgo como el hábito de fumar, el consumo de café y de bebidas alcohólicas.
El tabaco disminuye la defensa de la mucosa, la secreción gástrica; los niveles basales del pepsinógeno son mayores y tiene asociación con el riesgo de sangrado y perforación.13,24,26-31 La cafeína estimula la secreción clorhidropéptica, disminuye la capacidad para la cicatrización de las úlceras pépticas, con descenso en la síntesis de prostaglandinas, aumento en la secreción de ácido o disminución en la secreción de bicarbonato duodenal y pancreático.10,16 Se considera el alcohol como un irritante directo de la mucosa gástrica.13 El consumo de fármacos ulcerogénicos se presentó en un bajo porcentaje de casos, inferiores a los reportados en la literatura médica, donde se plantea la ingestión de AINES como segunda causa de úlcera péptica.3,17,19
La evaluación clínica de los pacientes con un año de operados reflejó que la mayor parte de estos se encontraron en los grados I y II según la clasificación de Visick modificada por Goligher, 32 pacientes (77,8 %), y 20 % clasificaron como grado III. Solo una paciente mantenía igual sintomatología al año quien incluso, requirió tratamiento quirúrgico para su solución.32,33 En nuestro trabajo predominó la úlcera duodenal perforada con pocas complicaciones posoperatorias. La mayoría de los pacientes con un año de operados tenían una buena evolución clínica con Visick I y II. Hubo un tercio con alteraciones endoscópicas y en solo uno enfermedad ulcerosa. Podemos concluir que en nuestro estudio la sutura y epiploplastia de la úlcera perforada con tratamiento médico posterior son efectivos.
REFERENCIAS BIBLIOGRÁFICAS
1. Plummer JM, McFarlane ME, Newnham. Surgical management of perforated duodenal ulcer: the changing scene. West Indian Med J. 2004;53(6):378-81.
2. Vázquez R. Úlcera gastroduodenal perforada: estudio de 3 años. Rev Cubana Cir. 2008;29(3):463-70.
3. Flores ME, Flores DEA. Resultados del tratamiento de la úlcera péptica perforada. Rev Cubana Cir. 2009;48(2):7.
4. Bejerano García RJ. Perforación gastroduodenal por ulcera péptica: estudio de 99 pacientes operados. Rev Cubana Cir [revista en la Internet]. 2007 Sep [citado 2015 Dic 22];46(3). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0034-74932007000300006&lng=es
5. Varcuş F, Lazar F, Beuran M, Lica I, Turculeţ C, Nicolau E, et al. Laparoscopic treatment of perforated duodenal ulcer -- a multicenter study. Chirurgia (Bucur). 2013 Mar-Apr;108(2):172-6.
6. Mahvi D, Krantz S. Estómago. En: Sabiston Tratado de Cirugía. Fundamentos Biológicos de la práctica quirúrgica moderna. 19 ed. Elsevier España, S.L; 2013. p. 1191-1201.
7. Thorsen K, Soreide JA, Soreide K. Scoring systems for outcome prediction in patients with perforated peptic ulcer. Scand J Trauma Resusc Emerg Med. 2013;21:25.
8. Antoniou SA, Antoniou GA, Koch OO, Pointner R, Granderath FA. Meta-analysis of laparoscopic versus open repair of perforated peptic ulcer. JSLS. 2013;17(1):15-22.
9. Aljohari H, Althani H, Elmabrok G, Hajaji K, Taha I. Outcome of laparoscopic repair of perforated duodenal ulcers. Singapore Med J. 2013 Apr;54(4):216-9.
10. Brunicardi FC, Andersen DK, Pollock RE. Schwartz. Principios de Cirugía. 9a ed. Mc graw-Hill Interamericana Editores. 2011. p.1255-60.
11. Viñas TX, Feliu PX, Salazar TD, Macarulla SE, Iglesias C C, Basas BJ, et al. Tratamiento laparoscópico de la úlcera duodenal perforada. Cir Esp. 2007 Dic;93(4):106-7.
12. Soler VR. Úlcera Gastroduodenal. En: Cirugía del Abdomen. La Habana: Editorial Ciencias Médicas;2010. p. 43-8.
13. Montalvo JEE, Corres SO, Athié GC. Factores asociados con complicaciones posoperatorias y mortalidad en úlcera péptica perforada. Cir Cir. 2011 Mar-Abr;79(2):141-8.
14. Thorsen K, Soreide JA, Kvaloy JT, Glomsaker T, Soreide K. Epidemiology of perforated peptic ulcer: age and gender adjusted analysis of incidence and mortality. World J Gastroenterol. 2013 Jan 21;19(3):347-54.
15. Bertleff M, Lange JF. Perforated Peptic Ulcer Disease: A Review of History and Treatment. Dig Surg. 2010 Aug;27:161-9.
16. Cabrera Cárdenas FA, Herrera Hidalgo M, Lorda Galiano L. Comportamiento de la úlcera gastroduodenal perforada. RevCubMed Mil [revista en la Internet]. 2011 Mar [citado 2015 Dic 22];40(1):12-21. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0138-65572011000100003&lng=es
17. López Rodríguez P, Pol Herrera P, Cruz Alonso JR, León González O, Anaya González JL. Evaluación posoperatoria de los pacientes con úlcera perforada. Rev Cubana Cir [revista en la Internet]. 2013 Sep [citado 2015 Dic 22];52(3):183-93. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0034-74932013000300003&lng=es .
18. Chou NH, Mok KT, Chang HT, Liu SI, Tsai CC, Wang BW, Chen IS. Risk factors of mortality in perforated peptic ulcer. Eur J Surg. 2000 Feb;166(2):149-53.
19. Jairo Júnior C, Orli F, Nicolau Fernandes K, Bruno Duarte N. Análise epidemiológica e emprego do teste rápido da ureaseem pacientes com úlcera péptica perfurada. Rev. Col. Bras. Cir. [Internet]. 2012 Abr [citado 2015 Dic 22];39(2):93-8. Disponible en: http://www.scielo.br/scielo.php?script=sci_arttext&pid=S0100-69912012000200003&lng=es http://dx.doi.org/10.1590/S0100-69912012000200003
20. Gomes A, Sá M, Marques MC, Pinheiro LF. O actual papel da cirurgia no tratamento da úlcera gastroduodenal. Rev. Port. Cir. [revista en la Internet]. 2013 Sep [citado 2015 Dic 22];(26):9-19. Disponible en: http://www.scielo.mec.pt/scielo.php?script=sci_arttext&pid=S1646-69182013000300003&lng=es
21. Butte BJM, Dagnino UB, Tapia VÁ, Llanos LJ. Estado actual del tratamiento quirúrgico de la úlcera péptica perforada en el Hospital Regional de Talca. Rev. Chil Cir. 2007 Feb;59(1):16-21.
22. Wysocki A, Budzyn´ski Jan Kulawik P, Drozdz W. Changes in the Localization of Perforated Peptic Ulcer and its Relation to Gender and Age of the Patients throughout the Last 45 Years. World J Surg. 2011 Jan; 35:811-6.
23. Chin-Hsien L, Wen-Hsiung C, Shou-Chuan S, Shee-Chan L, Ming-Jong B. Perforated peptic ulcer in southeastern Taiwan. J GastroenterolHepatol. 2010 Sep;25:1530-6.
24. Rodríguez AY, Delgado FR, Jiménez PR, González BJ, Collazo PD. Resultados en el tratamiento quirúrgico de la úlcera gastroduodenal perforada. Medisur [revista en Internet]. 2013 [citado 2014 Jun 2];11(3):[aprox. 7 p.].
25. Soreide K, Thorsen K, Soreide JA. Strategies to improve the outcome of emergency surgery for perforated peptic ulcer. Br J Surg. 2014 Jan;101(1):51-64.
26. Yetkin G, Uludag M, Akgün I, Çitgez B, Karakoç S. Late Results of a Simple Closure Technique and Helicobacter Pylori Eradication in Duodenal Ulcer Perforation. ActaChirBelg. 2010 Sep-Oct;110:537-42.
27. Moller MH, Adamsen S, Thomsen RW, Moller AM. Preoperative prognostic factors for mortality in peptic ulcer perforation: a systematic review. Scand J Gastroenterol. 2010 Aug;45(7):785-805.
28. Zelickson M, Bronder C, Johnson B, Camuñas J, Smith D, Rawlinson D, et al. Helicobacter pylori is not the predominant etiology for peptic ulcers requiring operation. Am Surg. 2011;77(8):1054-60.
29. Bertleff MF, Lange J. Laparoscopic correction of perforated peptic ulcer: first choice? A review of literature. Surg Endosc. 2010 Jun;24:1231-9.
30. Lemaitre J, Founas WE, Simoens C, Ngongang C, Smets D, Mendes da Costa P. Surgical management of acute perforation of peptic ulcers. A single centre experience. Acta Chir Belg. 2007 Nov-Dec;105(6):588-91.
31. Lee SW, Chang CS, Lee TY, Yeh HZ, Tung CF, Peng YC. Risk factors and therapeutic response in Chinese patients with peptic ulcer disease. World J Gastroenterol. 2010Apr;16(16):2017-22.
32. González CA. Úlcera péptica gástrica y duodenal. En: Pardo Gómez G, García Gutiérrez A. Temas de Cirugía. Tomo II. La Habana: Editorial Ciencias Médicas; 2010. P. 669-92.
33. De la Fuente BH, Novajas BM. Vagotomía troncular más antrectomia en el tratamiento de la úlcera duodenal. Rev. Chil. Cir. 1997;49(5):488-92.
Recibido: 24 de
marzo de 2016.
Aceptado: 25 de abril de 2016.
Enrique Flores Miranda. Hospital Universitario "Manuel Ascunce Domenech". Camagüey, Cuba. Correo electrónico: efloresm@finlay.cmw.sld.cu