TRABAJO ORIGINAL
Técnica Portie IV en el tratamiento quirúrgico de la obesidad mórbida extrema
Portie IV technique in the surgical treatment of extreme morbid obesity
Antonio Portie Félix,I Gustavo Navarro Sánchez,I Daniel Olivera Fajardo,II Manuel Acosta Sánchez,I Luis Abel Belfast Parra,I Carlos Alberto Isidrón FleytesII
I Hospital
Universitario "General Calixto García". La Habana, Cuba.
II Hospital
Universitario "Gustavo Aldereguía Lima". Cienfuegos, Cuba.
RESUMEN
Introducción:
se presenta una serie de 16 pacientes con obesidad mórbida extrema operados
con la técnica Portie IV en el hospital universitario general Calixto
García.
Objetivo: exponer la técnica Portie IV y destacar el uso del método
clínico en su concepción quirúrgica atendiendo a la recolección,
evaluación y aplicación en su diseño del tipo de obesidad
mórbida extrema y las comorbilidades de cada paciente.
Métodos:
entre febrero de 2007 y febrero de 2012, se realizaron 16 cirugía bariátrica
metabólica en pacientes con obesidad mórbida extrema a todos se
le aplicó la técnica quirúrgica de derivación gastrobiliopancreática
Portie IV. Se recogieron las variables: edad, sexo, tipo de obesidad, comorbilidades
mayores y menores, eventos perioperatorios y complicaciones. Los resultados
de las variables analizadas se muestran en cifras absolutas, medias y porcentaje.
Resultados:
el sexo femenino predominó en una relación 2-1 con respecto al
masculino y la obesidad tipo V (3-1) con respecto a la obesidad tipo IV, el
grupo de edad más afectado de los pacientes fue el de entre 28 y 37 años
de edad (50 %). Dentro de la comorbilidades la hipertensión arterial,
la dislipidemia y la apnea obstructiva del sueño estuvieron presentes
en 100% de los casos. El tiempo quirúrgico promedio fue de 245 minutos.
La complicación más frecuente fue el vómito en 4 pacientes
de 16 (25 %), mortalidad (6,2 %), 1 paciente de 16.
Conclusiones:
los resultados obtenidos a corto, mediano y largo plazo en el tratamiento quirúrgico
de la obesidad extrema con la técnica Portie IV han sido satisfactorios,
seguros y efectivos en el cambio de sus estilos de vida.
Palabras clave: obesidad mórbida extrema, técnica Portie IV, cirugía bariátrica metabólica.
ABSTRACT
Introduction: A series of 16 patients
with extreme morbid obesity, who were operated on with Portie IV technique in
"Calixto García" general university hospital, was presented.
Objectives: To present Portie IV technique and to underline the use of
the clinical method in its surgical conception, taking into account the collection,
evaluation and implementation in extreme morbid obesity and the comorbidities
of each patient.
Methods: From February 2007 through February 2012, sixteen bariatric
metabolic surgeries were performed in patients with extreme morbid obesity;
all of them were applied the Portie IV gastrobiliary pancreatic shunt surgical
technique. The following variables were collected: age, sex, type of obesity,
major and minor comorbidities, perioperative events and complications. The results
of the analyzed variables were shown in absolute, mean and percentage figures.
Results: Females predominated in 2:1 ratio with respect to males, and
type V obesity (3:1) with respect to type IV obesity, the most affected age
group was 28-37 years-old (50%). Among the comorbidities, blood hypertension,
dyslipidemia and obstructive apnea of the sleep were present in 100% of cases.
The average surgical time was 245 minutes. The most frequent complication was
vomiting in 4 (25%) patients out of 16, mortality (6.2%) representing one patient
out of 16.
Conclusions: The short, medium and long-term results of the surgical
treatment of the extreme morbid obesity by using Portie IV technique have been
satisfactory, safe and effective in their change of lifestyles.
Keywords: extreme morbid obesity, Portie
IV technique, metabolic bariatric surgery.
INTRODUCCIÓN
La prevalencia de la obesidad dado por un índice de masa corporal (IMC > 30 kg/m2)1 se ha incrementado vertiginosamente en los últimos 20 años en todo el mundo.2 La III Encuesta Nacional de Factores de Riesgo de las Enfermedades no Trasmisibles (año 2011) muestra la prevalencia del estado nutricional en la población cubana adulta aportó los siguientes datos: con deficiencia energética crónica III 83 374 (1,0 %), con deficiencia nutricional crónica II 133 656 (1,6 %), con deficiencia nutricional I 419 115 (5,0 %) y con estado nutricional aceptable 3 978 920 (47,6 %). Se registraron con sobrepeso 2 489 231 (29,8 %), con obesidad 1 148 665 (13,7 %) y con obesidad extrema 110 246 (1,3 %). La prevalencia de la hipertensión arterial global se en 2 594 741 (30,9 %) adultos, y la prevalencia mínima acumulada de diabetes fue de 932 314 (10,0 %), la hipercolesterinemia estuvo presente en el 8,4 % de la población y la hipertrigliceridemia en él (14,7%).3-4 La cirugía bariátrica metabólica es efectiva en los enfermos con obesidad mórbida (IMC > 40 kg/m2) o (IMC > 35 kg/m2) con comorbilidades asociadas como la diabetes mellitus tipo 2 (DMT2), la hipertensión arterial (HTA), la apnea obstructiva del sueño (SAOS),5 cierto tipo de cáncer como el cáncer de mama, útero y ovarios en la mujer, colon y próstata en el hombre, y el cáncer de riñón y la hipertensión arterial en ambos sexos.6
La obesidad mórbida extrema (IMC > 50-59,9 kg/m2) e (IMC > 60 kg/m2),2,7,8 necesita un tratamiento quirúrgico diferenciado y para ello es necesario profundizar en el conocimiento de la anatomía quirúrgica y la fisiología del aparato digestivo, en particular: estómago, intestino delgado y colon. El estómago tiene como función principal la descomposición inicial y pre digestión de los alimentos. El fondo es extensible y recibe los alimentos sólidos y está recubierto de un epitelio muy especializado que secreta ácido clorhídrico, pepsina y factor intrínseco. La mucosa del antro participa en el proceso de secreción de ácido al liberar el secretagogo gastrina hacia la circulación. A este fenómeno lo media la liberación vagal de acetilcolina y lo modula el pH de la luz del antro.
El estómago
funciona como dos órganos. Su porción proximal, destinada a almacenar
y digerir, y su parte distal, adaptada para mezclar y evacuar.7,8
El intestino delgado tiene una longitud promedio
de 6 metros con una variación que oscila entre 4,5 m a 9 m de longitud,
ejerce una función vital en la nutrición, es el órgano
endocrino más grande del cuerpo humano, cuenta con grandes defensas contra
las infecciones y es esencial, en la defensa inmunitaria, abastecer, seleccionar
y distribuir los nutrientes al resto del cuerpo.9 El hombre tiene
un gran exceso de intestino delgado y puede existir con mucho menos de la mitad
de la superficie de absorción.9 El yeyuno tiene una circunferencia
más grande y es más grueso que el íleon y los vasos mesentéricos
solo suelen formar una o dos arcadas y enviar cuatro vasos rectos largos hacia
su borde mesentérico. En contraposición, el riego del íleon
puede tener cuatro o cinco arcadas separadas, los vasos rectos son cortos y
suele haber mucho más grasa en el mesenterio del íleon que en
el del yeyuno, el mesenterio del yeyuno puede ser transparente y la grasa no
suele extenderse hasta la inserción mesentérica del intestino
dejando segmentos libres adyacentes al intestino que consisten exclusivamente
en capas de mesotelio. En el íleon la grasa mesentérica se extiende
directamente sobre la pared intestinal, por tanto es más difícil
y muchas veces imposible de observar los vasos sanguíneos por transiluminación.9
El colon mide aproximadamente 90 a 150 cm de longitud. La musculatura longitudinal está separada en tres bandas precisas llamadas tenias cólicas colocadas con una separación de 120 grados entre ellas.10 El colon es mucho más que un receptáculo y un conducto para los productos finales de la digestión. Cumple con eficacia otras funciones como: absorción de agua, sodio y cloro, y secreta potasio, bicarbonato y moco; es el sitio de digestión de ciertos carbohidratos y proteínas, y proporciona el ambiente para la producción bacteriana de vitamina K. El colon recibe de 900 a 1500 mL de líquido ileal diario de los cuales solo 100 a 200 mL no se absorben; casi toda el agua y los electrolitos se absorben en el colon proximal y tiene una capacidad total para recibir 5 000 mL de líquido en 24 horas de forma gradual y tres patrones de contracciones: movimientos retrógrados, contracciones segmentarias y movimiento en masa.10 Al parecer estas contracciones retrasan el tránsito del material del colon derecho, prolongando la exposición de su contenido luminal con la mucosa y en consecuencia aumenta la absorción de líquidos y electrolitos.10
Resulta importante hacer referencia al efecto incretina de la liberación de insulina producido en respuesta a la ingestión de alimentos.11 Las incretinas son una serie de hormonas intestinales que incrementan de una forma directa o indirecta la secreción de insulina por las células betas de los islotes de Langerhans pancreáticos. Las incretinas con efectos directos son el péptido insulinotrópico dependiente de la glucosa (GIP) y el péptido análogo al glucagón 1 (GLP-1) Existen otras incretinas con efectos indirectos sobre el metabolismo como son: la colecistoquinina, la gastrina, la ghrelina, la neurotensina, el péptido PHI, y el péptido YY. Sus acciones no solo se reducen al páncreas y a la secreción de insulina. El GLP-1; suprime la secreción de glucagón, inhibe el vaciamiento gástrico y reduce el apetito y la ingesta de alimentos.11 También parece que mejora y aumenta la proliferación de células del páncreas, protege a los miocitos del daño isquémico, regula la homeostasis de la glucosa y tiene una función neuroprotectora. Tal vez el GIP tenga una relación directa con la obesidad y el metabolismo lipídico, la remodelación ósea y, con el sistema nervioso central, como regulador de las células progenitoras neurales y en la modificación del comportamiento.11,12 El objetivo primordial de desviar el tránsito de los alimentos del duodeno es evitar el contacto de los alimentos con su mucosa y con ello la absorción de nutriente a ese nivel del intestino, mantener el páncreas en un grado suficiente de reposo en su función de liberación de insulina al ser potencializada esa acción por las hormonas intestinales o incretinas principalmente el GLP-1 que es liberada por las células L de la mucosa del yeyuno, el íleon y del colon al recibir los carbohidratos, proteínas y grasas en cantidades moderadas con lo cual se ha demostrado el restablecimiento funcional de las células betas del páncreas y la solución de la diabetes mellitus tipo 2.13
Es significativo que los cambios hormonales y el ayuno del posoperatorio inmediato, disminuyen, y en la mayoría de los casos normalizan, las cifras de la glicemia antes de que el paciente experimente una pérdida significativa de su exceso de peso.13-15 Los antecedentes históricos de la cirugía bariátrica pueden encontrarse desde el año 1881 y 1885 cuando Billroth realizó las dos técnicas que llevan su nombre para tratar procesos benignos y malignos del estómago. Roux realizó la modificación más utilizada y efectiva del Billroth II; la Y de Roux:16 la observación clínica de los pacientes operados con estas técnicas mostró que estos pacientes sufrían una pérdida de peso significativa a mediano y largo plazo.9,16,17 Los aportes de William Longmire al sustituir íntegramente el estómago con cáncer avanzado por un asa pediculada de yeyuno, constituye, según nuestro criterio, otro de los pilares en la cirugía gastrointestinal.18
Los estudios de Nicolás Scopinaro, Rubino y Walter Pories han venido a consolidar una nueva categoría de técnicas quirúrgicas en la cirugía bariátrica: las técnicas metabólicas destinadas a los pacientes con sobrepeso grado I y II es decir, con índice de masa corporal entre 25-29,9 kg/m2, y a los pacientes con obesidad tipo I y II (con índice de masa corporal que está entre 30-39,9 kg/m2) con comorbilidades mayores como: la diabetes mellitus tipo 2, la hipertensión arterial, la dislipidemia, el síndrome de apnea obstructiva del sueño, entre otros, y las mujeres se caracterizan por tener más de 88 cm de cintura y los hombres más de 102 cm.7,8 En la combinación ajustada de la restricción gástrica, el manejo adecuado de la cirugía del aparato digestivo, los conocimientos de la actividad fisiológica de las hormonas incretinas del intestino delgado, y del colon derecho estriba la fortaleza de la técnica Portie IV.
El objetivo de esta presentación es exponer la técnica Portie IV, y destacar el uso del método clínico en su concepción quirúrgica, en la recolección, evaluación, aplicación en su diseño, atendiendo al tipo de obesidad mórbida extrema y a las comorbilidades de cada paciente.
MÉTODOS
Fue realizado un estudio descriptivo prospectivo, del tipo serie de casos, por el equipo multidisciplinario de Cirugía Bariátrica Metabólica del Hospital Universitario «General Calixto García» (HUGCG), en 16 pacientes con obesidad mórbida extrema, en el periodo comprendido de febrero 2007 a febrero 2012. Se aplicó el protocolo de actuación: criterio de inclusión, criterio de exclusión, criterio de salida y consentimiento informado.
Criterios de inclusión: 18 a 65 años de edad, obesidad mórbida extrema, evolución de la obesidad durante más de 5 años, con regímenes de dietas y ejercicios físicos fallidos, ausencia de abuso del consumo de alcohol, de drogas y estabilidad psicológica. Ausencia de trastornos endocrinos que sean causa de la obesidad mórbida, trastornos de las articulaciones de carga, ausencia de alteraciones psiquiátricas mayores (esquizofrenia, psicosis), retraso mental, trastornos del comportamiento alimentario (bulimia nerviosa), capacidad para comprender que el objetivo de la cirugía no es alcanzar el peso ideal sino un peso saludable, compromiso por parte del paciente de observar las normas de seguimiento tras la operación quirúrgica, consentimiento informado. Las mujeres en edad fértil deberían evitar la gestación al menos durante el primer año después de la cirugía.
Criterio de exclusión: por solicitud del paciente y/o sus familiares. Imposibilidad para acudir a las consultas de seguimientos pos operatorias por voluntad propia o lejanías.
Criterio de salida: paciente que se estudia en consulta externa y no se logra corregir su estado endocrino metabólico, cardiovascular, respiratorio, renal, hepático o neuropsicológico; para ser sometido en estado optimo a la cirugía bariátrica metabólica.
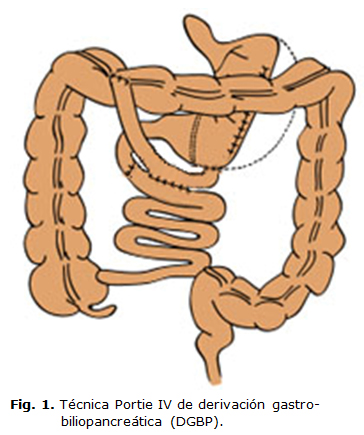
Se aplicó una nueva técnica de cirugía bariátrica metabólica que se ha denominado Técnica Portie IV (P-IV) (Fig. 1). Es una técnica de derivación gastrobiliopancreática (DGBP), consta de sietes pasos fundamentales y uno complementario.
DESCRIPCIÓN DE LA TÉCNICA PORTIE IV
Paso 1. Resección del epiplón mayor: Se libera este órgano del la curvatura mayor del estómago y del colon transverso que en el paciente con obesidad mórbida extrema está muy hipertrofiado, adherido al mesocolon transverso y a la pared posterior del estómago (Fig. 2).
Paso 2. Restricción gástrica por: exclusión del antro-pilórico transversal; con una línea continua de puntos que abarcan ambas pares gástricas y reforzada por una segunda línea de puntos interrumpidos en forma de U, y plicatura vertical de la curvatura mayor en 10 cm a partir del último vaso corto en dirección caudal tomando con puntos separados a la distancia de 3 cm del borde de la curvatura mayor y a 1 cm de separación entre cada punto, todas las capas de ambas paredes del estómago e invaginando con cada punto la porción subyacente de la curvatura mayor gástrica, todos los puntos se realizan con sutura gastrointestinal calibre 1 no absorbible (Fig. 2).
Paso 3. Sección transversal total de la pared del yeyuno a 40 cm del ángulo de Treitz o ángulo duodenoyeyunal: se obtiene así el asa alimentaria de yeyuno pediculada de 150 o 200 cm que se va a interponer entre el estómago y el colon transverso. Las dos longitudes del asa alimentaria están dadas por la categoría que determina el rango de la suma de de puntos que tenga cada paciente en relación a las comorbilidades mayores y menores que se recogieron y se evaluaron en su expediente clínico (Fig. 2, 3, 4 y tabla 1).
Paso 4. Gastroyeyunostomía termino lateral infra-meso- cólica: se realiza una brecha en el mesocolon transverso en una zona a vascular suficiente para pasar la porción del estómago que necesitamos para realizar la anastomosis, y se fija a los bordes de la brecha del mesocolon transverso con 6 u 8 puntos interrumpidos de sutura no absorbible calibre 2 (0). Se reseca en el sitio elegido para la anastomosis con electro bisturí todas las capas de la pared del estómago de forma circular similar al diámetro del yeyuno; se efectúa la gastro yeyunostomia en dos planos: el primer plano con puntos totales interrumpidos calibre 2 (0) de sutura gastrointestinal absorbible a largo plazo y el segundo plano seromuscular con sutura gastrointestinal no absorbible calibre 2 (0) (Fig. 2).
Paso 5. Yeyuno-yeyunostomía termino terminal: al efectuarla se reestablece el tránsito intestinal de las secreciones gastrobiliopancreáticas, y esta será el asa secretiva, la anastomosis se realiza en un plano con sutura gastrointestinal no absorbible de calibre 2 (0) (Fig. 2).
Paso 6. Yeyuno-transversostomia: Se realiza a nivel del tercio derecho o del tercio medio del colon transverso. Esta anastomosis entre el yeyuno y el colon transverso de forma termino lateral se realiza a nivel del tercio derecho del colon transverso en los pacientes con obesidad mórbida extrema IV y V con IMC de 50 kg/m2 hasta 74,9 kg/m2 y a nivel del tercio medio del colon transverso en los pacientes con obesidad mórbida extrema tipo V con IMC > 75 kg/m2 de superficie corporal; en todas las ocasiones se realiza la incisión paralela a las fibras musculares longitudinales de la tenia superior del colon transverso en el sitio previamente seleccionado de diámetro similar al del yeyuno y se anastomosa en un plano con sutura gastro-intestinal no absorbible calibre (0) o (1) (Fig. 2, 3, 4 y tabla 2).
Paso 7. Yeyuno-ileostomía latero-lateral: Se realiza una anastomosis de 20 cm de longitud en un plano, con sutura gastrointestinal 2 (0) no absorbible latero-lateral entre el asa alimentaria de yeyuno a 60 cm equidistante de la gastroyeyunostomía y del ángulo de Treitz del asa secretiva: estableciéndose a partir de la yeyuno-ileostomía dos asas digestiva (A y B) y un asa alimentaria. Este paso es imprescindible para mantener un estado nutricional adecuado (Fig. 2, 3, 4 y 5).
Paso 8. La colecistectomía: Se realiza en los pacientes que tengan cálculos en la vesícula biliar diagnosticados o hallados en la revisión de los órganos de la cavidad peritoneal en el acto operatorio y cuya intervención sea técnicamente factible.
RESULTADOS
Se operaron 16 pacientes 11 mujeres (68,75 %) y 5 hombres (31,25 %) predominando el sexo femenino en una relación de 2:1. 12 pacientes (75 %) con súper, súper obesidad mórbida, es decir, tenían un índice de masa corporal (IMC) superior a 60 kg/m2 y los 4 restantes (25 %) clasificaban como súper obesidad mórbida o tipo IV (IMC entre 50-59,9 kg /m2)2 (tabla 3).
El grupo de edad más afectado fue entre 28-37 años de edad que agrupó 8 pacientes (50 %): 7 con obesidad mórbida tipo V (43,75 %) y 1 (6,2 %) con obesidad mórbida tipo IV (tabla 4), en la misma se destaca que en el grupo de edades comprendido entre 48 y 57 años solo encontramos 2 casos (12,4 %) con obesidad mórbida extrema tipo V.
Entre todos los pacientes (hombres y mujeres) se evaluaron un total de 145 comorbilidades asociadas a su grado extremo de obesidad mórbida: 109 mayores y 36 menores, en la tabla 5 se presentan las más significativas: hipertensión arterial (HTA), trastornos de las articulaciones de carga (TAC) y dislipidemia en los 16 pacientes(100 %), 15 de estos (93,7 %), con (SAOS), 7 pacientes (43,7 %) padecían de DMT2, impotencia funcional para realizar sus actividades personales y litiasis biliar; 8 (50 %) tenían varices en miembros inferiores y habían sufrido de trastornos urinarios en algún momento de sus vidas, además 5 pacientes (31,2 %) tenían necesidad de usar permanentemente o de forma alternativa un bastón o una muleta para su seguridad a la marcha y 2 de los 16 (18,7) tenían pie diabético controlado con tratamiento médico. Otras comorbilidades fatigantes para estos 16 pacientes fueron cefalea migrañosa en 6 (37,5 %) pacientes, linfangitis crónicas en los miembros inferiores en 10 (62,5 %) pacientes, insuficiencia arterial periférica en 5 (31,2 %) casos, infertilidad en 4 (25 %) casos y trastornos menstruales severos en 3 (18,3 %). Todas estas enfermedades favorecidas por la obesidad mórbida extrema (comorbilidades) y la obesidad mórbida extrema per se, constituyeron la base de datos y el objeto de análisis de cada paciente individualmente por nuestro equipo multidisciplinario para diseñar y aplicar la variante de la técnica Portie IV que le correspondió (Fig. 2, 3, 4) y (tabla 1 y 2).
Los resultados posoperatorio a largo plazo por seguimiento en consulta externa fueron los siguientes: una paciente con obesidad mórbida tipo V, falleció a los 3 meses del posoperatorio por un infarto agudo del miocardio (IMA), para una mortalidad de un 6,2 %. La pérdida del exceso de peso fue muy significativa en todo los pacientes: de 1 a 1,5 kg diarios en los primeros 15 días posteriores a la intervención, y de 0,5 a 1 kg, como promedio en la serie, en los 15 días restantes del primer mes después de haberse realizado la cirugía (técnica Portie IV). Este ritmo de pérdida del exceso de peso fue mayor en los pacientes con índice de masa corporal superior a 60 kg/m2 de superficie corporal, los cuales tenían posibilidad de caminar y de realizar cambios en su estilo de vida con el apoyo de la familia.
La mayor cantidad de pérdida del exceso de peso se consiguió en los primeros 6 meses y hasta el primer año posterior a la cirugía bariátrica metabólica. Todos los pacientes alcanzaron un peso saludable y tres de ellos lograron su peso ideal. Después de un año de la intervención quirúrgica los pacientes tuvieron tendencia a estabilizarse en el peso que alcanzaron o inclusive a aumentar de peso, si no continúan con una disciplina alimentaria y de actividad física diaria. Uno de los aspectos fundamentales en esta serie de caso y que no se pude medir, tazar, ni expresar en porcentaje, porque es individual y se expresa de forma disímiles, es la recuperación de la autoestima de los pacientes, dada por la aceptación a sí mismo, de sus amigos, parejas y familiares. Además, muchos de ellos han visto abiertos nuevos horizontes de trabajo y de otros proyectos de su vida.
La hipertensión arterial se corrigió en todos los pacientes, desde el posoperatorio inmediato al iniciarse los cambios hormonales, la pérdida del exceso de peso, la adhesión al patrón de dietas y ejercicios físicos. Dos pacientes tuvieron alza de la presión diastólica por encima de 100 mmHg y se corrigió su tensión arterial con el ajuste de sus planes de ejercicios físicos diarios y las pautas alimentarias. Con estas correcciones no fue necesario prescribir medicamentos hipotensores. Estas medidas contribuyeron a que perdieran más de 60 % de su exceso de peso inicial, pasados los ocho meses de la operación. La SAOS se solucionó en los primeros dos meses del pos operatorio al perder los pacientes entre 25 y 40 kg de su exceso de paso inicial como promedio.
La dislipidemia fue también solucionada en todo los pacientes antes del primer año. El ácido úrico fue el trastorno metabólico que más demoró en alcanzar sus cifras normales en algunos pacientes hasta pasado los 8 meses no fueron evidentes las pérdidas. El colesterol, los triglicéridos y las creatininas no se comportaron así, se normalizaron en el primer mes después de la cirugía bariátrica metabólica, en más del 80 % de los casos.
Todos nuestros pacientes padecían en mayor o menor grado trastornos en sus articulaciones de carga, de lo cual que se aliviaron, mejoraron y curaron en la medida que iban perdiendo su exceso de peso, se apegaban a sus ejercicios físicos individualizados incluyendo fisioterapia, masaje corporales y saunas. Ninguno de estos pacientes después de reevaluados por sus especialistas de ortopedia necesitó prótesis de las articulaciones de cargas.
La diabetes mellitus tipo 2 fue solucionada en los sietes pacientes que la padecían, las cifras de glicemias se normalizaron desde el pos operatorio inmediato, sin haber perdido todavía prácticamente nada de su exceso de peso inicial, lo cual está en relación con el ayuno del posoperatorio y los cambios hormonales que se produjeron.11,12,15
En tres de los 7 pacientes con litiasis vesicular les realizamos la colecistectomía en el momento de la cirugía de rescate; por las dificultades técnicas que eran evidentes en la cirugía inicial por la obesidad mórbida extrema de ellos. La cefalea migrañosa, los trastornos menstruales se mejoraron y en algunos pacientes se corrigieron totalmente. La linfangitis crónica de los miembros inferiores mejoró, así como los cambios tróficos locales producidos por la insuficiencia vascular periférica y las varices de los miembros inferiores; a partir de la disminución del exceso de peso, los ejercicios físicos, fisioterapia y masajes corporales. (Tabla 5).
Tabla 5. Comorbilidades preoperatoria de los 16 pacientes con obesidad m�rbida extrema
|
Comorbilidades |
|
Total |
% |
|
|
Tipo IV |
|
|||
|
HTA |
4 |
12 |
16 |
100 |
|
Dislipidemia |
4 |
12 |
16 |
100 |
|
Trastornos� en articulaciones de carga |
4 |
12 |
16 |
100 |
|
SAOS |
3 |
12 |
15 |
93,7 |
|
Linfangitis cr�nicas |
3 |
7 |
10 |
62,5 |
|
Varices miembros inferiores |
2 |
6 |
8 |
50,0 |
|
Trastornos urinarios |
2 |
6 |
8 |
50,0 |
|
DMT2 |
2 |
5 |
7 |
43,7 |
|
Litiasis biliar |
2 |
5 |
7 |
43,7 |
|
Impotencia funcional |
2 |
5 |
7 |
43,7 |
|
Cefalea migra�osa |
1 |
5 |
6 |
37,5 |
|
Artrosis |
2 |
4 |
6 |
37,5 |
|
Insuficiencia arterial perif�rica (IAP) |
1 |
4 |
5 |
31,2 |
|
Uso de bast�n y/o muletas |
1 |
4 |
5 |
31,2 |
|
Hipotiroidismo |
1 |
3 |
4 |
25,0 |
|
Infertilidad |
1 |
3 |
4 |
25,0 |
|
Trastornos menstruales |
1 |
2 |
3 |
18,7 |
|
Pie diab�tico |
0 |
2 |
2 |
18,7 |
|
Total |
36 |
109 |
145 |
- |
Las complicaciones posoperatorias, las agrupamos en dos categorías: tempranas y tardías (tabla 6). Las tempranas en los 16 pacientes fueron vómitos en 4 pacientes (25,0 %), diarreas en 3 (18,7 %) e infección de la herida en otros 2 pacientes (12,5 %). Las complicaciones tardías fueron hernia incisional en 3 pacientes (18,7 %), caída del pelo en 2 pacientes (12,5 %), trastornos nutricionales en 1 paciente (6,25 %) por lo que fue necesario reintervenirlo 4 meses después de la intervención inicial: se le realizó una yeyuno-ileostomía latero-lateral, que no se le había realizado en la operación inicial.
DISCUSIÓN
Hace más de 20 años que la cirugía bariátrica metabólica ha venido alcanzando un lugar cada vez más importante como tratamiento de la obesidad mórbida y en particular en la obesidad mórbida extrema. Está firmemente aceptado por la mayoría de los estudiosos de este tema a nivel mundial que solo uno de cada diez persona que llega a este extremo de enfermedad es capaz de regresar a un estadio saludable sin la cirugía correctora de tales desórdenes psíquico, físico, metabólico y social. Esto conlleva un alto costo en gastos de recursos materiales, humanos; no obstante, no están exentos de una recaída a corto, mediano o largo plazo.2-7 Esas recaídas frecuentes traen consigo un deterioro cada vez más acentuado del estado de salud de estos enfermos. Por eso urge que en todo el mundo que se adopte una visión integral en relación con el sobrepeso, la obesidad mórbida y la obesidad mórbida extrema, heredados del siglo XX, catalogadas como una pandemia que se proyecta a escala mundial sin poder aun predecir su fin. Su control requerirá de los esfuerzos coordinados en la atención priorizada en la educación alimentaria, en la práctica de ejercicios físicos y en el uso racional de los avances tecnológicos actuales; comenzando esas acciones desde la atención materna infantil hasta el adulto mayor. Es indispensable la integración de la familia, la escuela y la sociedad en general en la consecución de estos logros. En esa cruzada contra la obesidad y el sedentarismo es vital el papel de las autoridades administrativas, docentes y políticas implicando ello una mayor cooperación en la divulgación oportuna, la actuación intersectorial, la puesta en marcha de un programa racional supervisado y evaluado sistemáticamente, para corregir y ajustase a la nuevas circunstancias. Es en ese contexto trabajamos, y recabamos cada día del concurso de más profesionales para unirnos y juntos conseguir alternativas viables para combatir y frenar la obesidad mórbida. Ese es el espíritu que anima e impulsa a este equipo multidisciplinario de profesionales de la salud a presentar nuestros modestos resultados conseguidos con esta técnica Portie IV. Según nuestra experiencia esta es una técnica; eficaz, viable, sostenible y reproducible. Otros autores han desarrollado técnicas mixtas para dar solución a estos casos como Nicolás Scopinaro con la derivación bilio pancreática, Baltasar y Hes con el Switch duodenal o Cruce duodenal y Álvaro Larrad con la resección de cuatro quinto entre otros.2,7,16 La técnica Portie IV forma parte de un algoritmo de técnicas Portie que inician un nuevo grupo de derivación: la derivación gastrobiliopancreática (DGBP), que al excluir el antro pilórico del resto del estómago sin resección se consigue derivar parte del jugo gástrico junto a la bilis y los fermentos pancreáticos a través del asa secretiva hacia el colon derecho, por la unión ileocecal y por otra vía a través del asa alimentaria de yeyuno pediculada lleguen también los alimentos por una vía más corta al colon derecho. La yeyuno ileostomía latero lateral establece un canal de 20 cm donde se mezclan los alimentos y las secreciones gastrobiliopancreáticas y a partir de ella quedan constituidas dos asas comunes o digestivas: una vía yeyunal de 160 cm de longitud, rápida, y otra vía ileal de 350 cm de longitud, lenta. Así se modula la absorción de los nutrientes de estos pacientes con una hipoabsorción y no con una mala absorción. En conclusión podemos afirmar que la aplicación de la técnica Portie IV es útil y segura en los pacientes con obesidad mórbida extrema, que la observación correcta de cada detalle técnico, anatómico y fisiológico del aparato digestivo constituyen pilares importantes, y preceptos inviolables para alcanzar resultados satisfactorios. El trabajo en equipo multidisciplinario para la atención correcta de las múltiples comorbilidades de estos enfermos antes, durante y después de la cirugía bariátrica metabólica es primordial para obtener éxitos en su tratamiento médico quirúrgico integral a corto, mediano y largo plazo.
REFERENCIAS BIBLIOGRÁFICAS
1. Garrow JS, Webster J. Quetelet's index as a measure of fatness. Int J Obes. 1985 [citado 12 ago 2011];9(2):[aprox. 6 p.]. Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/4030199
2. Sociedad Española para el Estudio de la Obesidad (SEEDO). Consenso SEEDO 2007 para la evaluación del sobrepeso y la obesidad y el establecimiento de criterios de intervención terapéutica. Rev Esp Obes. 2007 [citado 12 Marzo 2013];5(3):[aprox. 40 p.]. Disponible en: http://www.pdfdownload.org/pdf2html/view_online.php?url=http%3A%2F%2Fww.seedo.es%2Fportals%2Fseedo%2Fconsenso%2FConsenso_SEEDO_2007.pdf
3. Instituto Nacional de Higiene, Epidemiología y Microbiología. Informe Técnico III Encuesta Nacional de Factores de Riesgo de las Enfermedades no Trasmisibles. Ministerio de Salud Pública. 2011 [citado 10 Ene 2013]. Disponible en: http://www.pdfdownload.org/pdf2html/view_online.php?url=http%3A%2F%2Fwww4.neuquen.gov.ar%2Fsalud%2Fimages%2Farchivo%2FProgramas_prov%2FRiesgo_cardiovascular%2Fresumen_ejecutivo.pdf
4. Ministerio de Salud Pública. Encuesta Nacional de Salud 2009-2010. [citado 17 Enero 2011];[aprox. 1 p.]. Disponible en: http://www.redsalud.gov.cl/portal/url/item/99bbf09a908d3eb8e04001011f014b49.pd
5. Demaría E J. Bariatric Surgery for Morbid Obesity. N Engl J Med. 2007 [citado 12 Ago 2011]; 356(21):[aprox. 2093 p.]. Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/17522401
6. Chow WH, Gridley G, Fraumeni Jr JF, Jarvholm B. Obesity, hypertension and the risk of kidney cancer in men. N Engl J Med 2011 [citado 12 Ago 2011];343(18):[aprox. 6 p.]. Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/11058675
7. Portie Félix A, George LL. Perder para ganar [CD]. Concurso de Periodismo Joven Ania Pino. La Habana: Cubavisión Internacional; 2012. Disponible en: http://audiovisuales.sld.cu/contenidos/playlists/43/
8. Scopinaro N, Papadia F, Marinari G, Camerini G, Adami G. Long-term control of type 2 diabetes mellitus and the other major components of the metabolic syndrome after biliopancreatic diversion in patients with BMI <35 kg/m2. Obes Surg. 2007 [citado 12 Ago 2011];17(2):[aprox. 7 p.]. Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/17476869
9. Townsend CM, Thompson JC. Intestino delgado. En: Schawrtz SI, Shires GT, Spencer FC, editores. Principios de Cirugía. 6ta ed. vol 2. México: Editorial Interamericana; 1995.
10. Kodner IJ, Fry RD, Fleshman JW, Birnbaum EH. Colon, recto y ano En: Schawrtz SI, Shires GT, Spencer FC, editores. Principios de Cirugía. 6ta ed. vol 2. México: Editorial Interamericana; 1995.
11. Welch CE. Cirugía gastro duodenal. Manual de cirugía operatoria. 4ta ed. México: Editorial Interamericana; 1969.
12. López F, Herrera M F. El papel actual del tratamiento quirúrgico. ¿Puede la cirugía curar enfermedades metabólicas? Bol Med Hosp Infant Mex. 2008 [citado 12 Ago 2011];65:aprox. 10 p.]. Disponible en: http://www.medigraphic.com/pdfs/bmhim/hi-2008/hi086m.pdf
13. Rubino F, Forgionne A, Cummings DE, Vix M, Gnuli D, Mingrone G, et al. The Mechanism of Diabetes Control After Gastrointestinal ypass Surgery Reveals a Role of the Proximal Small Intestine in the Pathophysiology of Type 2 Diabetes. Ann Surg. 2006 [citado 12 Ago 2011];244(5):[aprox. 8 p.]. Disponible en: http://www.ncbi.nlm.nih.gov/pmc/articles /PMC1856597/
14. Rubino F, Marescaux J. Effect of duodenal-jejunal exclusion in a non-obese animal model of type 2 diabetes: a new perspective for an old disease. Ann Surg. 2004 [citado 12 Ago 2011]; 239(1):[aprox. 10 p.]. Disponible en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC1356185/
15. Buchwald H. Consensus Conference Panel. Bariatric surgery for morbid obesity: health implications for patients, health professionals, and third-party payers. J Am Coll Surg. 2005 [citado 12 Ago 2011];200:[aprox. 11 p.]. Disponible en: http://www.pdfdownload.org/pdf2html/pdf2html.php?url=http%3A%2F%2Fweb819.server9.greatweb.de%2Fbypass%2F2004_ASBS_Consensus_Conference_Statement.pdf&images=yes
16. Pories WJ, MacDonald KG, Morgan EJ, Sinha MK, Dohm GL, Swanson MS, et al. Surgical treatment of obesity and its effect on diabetes: 10-y follow-up. Am J Clin Nutr. 1992 [citado 12 Ago 2011];55(suppl 2):[aprox. 3 p.]. Disponible en: http://www.ncbi.nlm.nih.gov/pubmed/1733132
17. Portie Félix A, Navarro Sánchez G, Hernández Solar A, Grass Baldoquín JA, Domloge Fernández J. Tratamiento quirúrgico de la obesidad patológica. Rev Cubana Cir. 2011 [citado 4 abr 2011];50(2):[aprox 10 p.]. Disponible en: http://bvs.sld.cu/revistas/cir/vol50_2_11/cir12211.htm
18. Romero Mejía C. Cirugía metabólica en América Latina. Cir Gen. 2010 [citado 4 Abr 2012];32(2):[aprox 3 p.]. Disponible en: http://www.medigraphic.com/pdfs/cirgen/cg-2010/cg102j.pdf
19. Welch CE. Cirugía gastroduodenal. Manual de cirugía operatoria. 4ta ed. México: Editorial Interamericana; 1969.
Recibido: 2 de
agosto de 2013.
Aprobado:
25 de septiembre de 2013.
Dr. Antonio Portie Félix. Hospital Universitario «General Calixto García». La Habana, Cuba. Correo electrónico: antonio.portilles@infomed.sld.cu