PRESENTACIÓN DE CASOS
Vigencia de la cirugía biliar abierta
Validity of open biliary surgery
Dr. Orestes Noel Mederos Curbelo, Dr. Juan Carlos Barrera Ortega, Dr. Juan Carlos García Sierra, Dr. Roberto del Campo Abad
Hospital Universitario "Comandante Manuel Fajardo". La Habana, Cuba.
RESUMEN
En la actualidad, en la formación de los cirujanos en cirugía biliar se ha verticalizado el entrenamiento en colecistectomía laparoscópica, minimizando la formación en cirugía abierta, necesaria por la posibilidad de la conversión quirúrgica y por la presencia de casos complejos. El objetivo de este artículo es presentar una discusión científica sobre la importancia de la formación en cirugía biliar compleja, sobre la base de una situación clínica específica: una paciente con antecedentes de una cirugía compleja en el abdomen superior que consistió en la resección hepática y la reparación de la aorta abdominal, el duodeno y el estómago. La paciente presentó una litiasis biliar complicada, situación que obligó a la intervención abierta, con la cual se obtuvo un resultado satisfactorio. La colecistectomía videolaparoscópica es un procedimiento seguro y eficaz en las colecistopatías litiásicas y alitiásica, y la colecistectomía abierta o tradicional queda como alternativa de la primera, pero es indispensable un entrenamiento básico formativo en ella, no solo por una potencial conversión quirúrgica, sino por la posibilidad de encontrar situaciones como la aquí presentada.
Palabras clave: cirugía mínima invasiva, cirugía biliar compleja, formación profesional.
ABSTRACT
At present times, the formation of surgeons in the field of biliary surgery has increased training in laparoscopic cholecystectomy and reduced training in open surgery which is necessary for the surgical conversion possibilities and the presence of complex cases. The objective of this article was to present a scientific discussion about the importance of the formation of specialists in complex biliary surgery, on the basis of a specific clinical case. This is the case of a woman with a history of complex upper abdomen surgery comprising liver resection and repair of the abdominal aorta, the duodenum and the stomach. The patient presented with complicated biliary lithiasis that forced the physicians to perform open biliary surgery; the result was satisfactory. Laparoscopic cholecystectomy is a safe and effective procedure in lithiasis and alithiasis cholecystopathy whereas open or traditional cholecystectomy remains as an alternative to the former. However, it is indispensable to provide basic formative training in open cholecystectomy, not only because of potential surgical conversion but because of likelihood of situations similar to the one presented here.
Keywords: minimal invasive surgery, complex biliary surgery, professional formation.
INTRODUCCIÓN
El siglo XXI evidencia un gran desarrollo en las intervenciones quirúrgicas, en particular, por el adelanto científico-técnico que representa la cirugía magnificada o de invasión mínima. Así, en las vías biliares, la colecistectomía laparoscópica ha sustituido la colecistectomía tradicional, y constituye en la actualidad el tratamiento de elección en la colelitiasis, por sus logros en la disminución de la estadía hospitalaria, sus resultados estéticos y el bienestar posoperatorio del paciente.1-3
Este desarrollo ha condicionado problemas en la formación de los residentes, en particular en los países donde se ha verticalizado el entrenamiento en colecistectomía laparoscópica, donde se ha minimizado la importancia del conocimiento de la cirugía abierta, necesaria por la posibilidad de la conversión quirúrgica —que en centros con alto desarrollo es del 5 al 10 %—4-6 o en situaciones como el caso que aquí se presenta, donde se imponía la experiencia en cirugía abierta.
Es nuestro objetivo realizar una discusión científica sobre la importancia de la formación en cirugía biliar compleja, basados en una situación clínica específica.
PRESENTACIÓN DEL CASO
El paciente es una mujer de 44 años de edad que recibe una herida por arma de fuego, penetrante en el abdomen, con las siguientes lesiones: herida de la vena cava inferior, de la primera y segunda porción de duodeno, de la pared posterior del antro con destrucción de dos segmentos del lóbulo derecho del hígado, y un hematoma retroperitoneal. En la intervención quirúrgica se practicaron los procedimientos siguientes: sutura de vena cava, hepatectomía parcial del lóbulo derecho (segmentos lateral y anterior), epipoplastia de la lesión en la pared anterior de la primera porción duodenal y sutura del antro gástrico, parche seroso con asa intestinal en la lesión de la segunda porción del duodeno, coledocostomía con sonda T, exclusión duodenal con suturador mecánico y gastroyeyunostomía antecólica.
Cinco días después fue reintervenida por presentar sangramiento digestivo alto debido a una úlcera sangrante en la proximidad de la gastroyeyunostomía. Se realizó una vaguectomía troncular con sutura por transfixión de la lesión sangrante. La evolución fie satisfactoria, y la fístula biliar externa cerró después de ser extraída la sonda en T a los 21 días.
Fue remitida a neurocirugía porque presentó una hemiplejía del miembro inferior izquierdo y se comprobaron lesiones en los cuerpos vertebrales T8 y T9. Allí se le realizó una descompresión quirúrgica, de la cual la paciente se recuperó, pero persistió la claudicación del miembro inferior derecho.
Cinco años después presentó dolor en el hipocondrio derecho, fiebre y tumor palpable, con reacción peritoneal localizada de 72 h de evolución. Se diagnosticó una colecistitis aguda en fase de plastrón. El ultrasonido documentó que la vesícula estaba dilatada y presentaba una pared muy engrosada, cálculos en su interior y asas en la proximidad. Se indicó tratamiento médico, y la paciente fue programada para operación 6 meses después (colecistectomía abierta electiva). Se excluyó una posible colecistectomía laparoscópica.
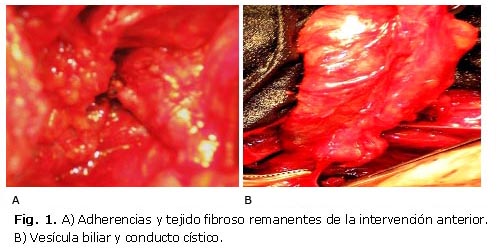
Fue operada, y los hallazgos en el acto quirúrgico fueron los siguientes: no se distinguían las estructuras por las adherencias y el tejido fibroso de la intervención anterior, en particular en la proximidad de la vesícula biliar, y el colon presentaba firmes adherencias al segmento anterior hepático. Se realizó la maniobra de Cattell para tener visibilidad y aislar la vesícula biliar, que presentaba paredes muy gruesas y tenía múltiples cálculos. Se disecaron las vías biliares extrahepáticas y se identificaron el hepatocolédoco, el duodeno, la arteria y el conducto cístico.
Un paso importante fue la disección del mesocístico, para separar y despegar el bacinete del hepatocolédoco por delante y por detrás (síndrome de Mirizzi). El colédoco era de diámetro normal y sin cálculos. Se logró identificar la T biliar y el hepatocolédoco en toda su extensión. Se ligó y cortó la arteria cística, previa colangiografía transcística, y se realizó la colecistectomía de fondo al cuello hasta identificar el conducto cístico en toda su extensión (Fig. 1 A y B).
La ausencia del
segmento lateral derecho del hígado comprendió los subsegmentos
6 y 7, y fue más evidente después de extirpar la vesícula
biliar, como se observa en la figura 2.
La evolución
fue satisfactoria, y la paciente fue dada de alta del hospital 6 días después.
El informe de anatomía patológica documentó una colecistitis
crónica calculosa.
DISCUSIÓN
La decisión de operar a un enfermo con una colecistitis aguda depende de varios factores: el tiempo de inicio de los síntomas, la hora de ser atendido, las condiciones físicas, las enfermedades asociadas y la edad del enfermo. El Manual de procedimientos diagnósticos y terapéuticos de cirugía de Cuba recomienda realizar la colecistectomía de urgencia antes de las 72 h de iniciado el cuadro agudo y nunca después de las 10.00 p.m., debido a que antes de las 72 h predomina el edema y la hiperemia, y es más fácil la disección. Lo segundo responde al posible cansancio de los médicos que realizan la guardia, y el grave problema que genera una yatrogenia de las vías biliares. Después de 72 h de iniciado el cuadro agudo predominan la firmeza de las adherencias, la hipervascularización, la formación de abscesos y la necrosis de tejidos, lo que dificultad la disección.
Estos criterios son similares para la colecistectomía laparoscópica. Las condiciones físicas del paciente son determinantes en la decisión quirúrgica de urgencia, así como las alteraciones cardiovasculares, respiratorias y endocrinas que ponen en riesgo la vida del enfermo, lo que impondría solo tratamiento médico. La decisión es casuística, en dependencia de las características personales del enfermo y no solo de la edad.
En las condiciones físicas son importantes los antecedentes de intervenciones abdominales por cáncer, traumatismos y procesos sépticos que generan bridas y adherencias, lo que complica el abordaje quirúrgico del abdomen independientemente de que la intervención sea por vía laparoscópica o abierta. No se debe olvidar la alternativa de la colecistostomía con extracción de cálculos, que nunca será una derrota para el cirujano, sino un buen juicio quirúrgico.
En nuestra paciente no se realizó la intervención de urgencia porque tenía más de 72 h de evolución y el antecedente de dos intervenciones abdominales complejas; una de ellas en la proximidad de la vesícula biliar, lo que permitía predecir las adherencias en esta zona. El tiempo de espera para realizar la colecistectomía de forma electiva nunca debe ser menor de 3 meses, aunque se prefiere esperar hasta 6 meses.
La colecistectomía laparoscópica tiene ventajas sobre la cirugía abierta debido a la ausencia de grandes incisiones, la menor estadía hospitalaria, la realización ambulatoria y el acortamiento de la rehabilitación con la consiguiente incorporación temprana a la vida laboral. Tiene escasas limitaciones, como son la contraindicación de anestesia general, trastornos graves de la coagulación, cáncer de la vesícula biliar, colecistitis aguda enfisematosa y colecistitis con peritonitis generalizada. También existe un grupo de pacientes en los que se recomienda realizar la colecistectomía laparoscópica con extremo cuidado y valoración individual, como ante la presencia de pancreatitis aguda de origen biliar, hernias abdominales gigantes, cirrosis hepática, obesidad mórbida y el antecedente de cirugía múltiple en el hemiabdomen superior, como ocurrió en el caso aquí presentado, donde se agrega la gravedad de las lesiones previas y la complejidad de las soluciones quirúrgicas realizadas, todas en estructuras vecinas a la vesícula biliar.
La enseñanza especializada de la cirugía —que tuvo como precursores a Theodor Billroth en Europa (Viena) y posteriormente a William Halsted en los Estados Unidos (Johns Hopkins)—7-8 ha variado en aspectos esenciales con el surgimiento de la cirugía laparoscópica, que reclama tiempo para el entrenamiento en laboratorios y simuladores y que condiciona la verticalización en esta variante terapéutica. La residencia es un periodo limitado en el tiempo, donde se adquieren de forma progresiva los conocimientos y la responsabilidad profesional para el ejercicio de la especialidad en los tres niveles de aprendizaje: el cognoscitivo, el desarrollo de actitudes y la adquisición de habilidades prácticas.
En los Estados Unidos y en Europa han diseñado modelos para el perfeccionamiento de los especialistas con habilidades en cirugía mínima invasiva,9-11 pero existe una preocupación en la formación general del cirujano actual, según la cual se busca una nueva reglamentación que incluya el número de intervenciones quirúrgicas, el tiempo de exposición, la práctica en simuladores, horas de trabajo a la semana, vacaciones al año, horas de estudio y tiempo necesario de investigación.12-14
Las ventajas de la colecistectomía laparoscópica han conducido a que se abandone una intervención reglada como la colecistectomía "abierta", que solo se realiza en los países que no han podido implantar el sistema laparoscópico a causa de los elevados gastos iniciales, y en otros países con desarrollo de la videolaparoscopia es solo un método alternativo, poco frecuente en pacientes en los que la colecistectomía laparoscópica está contraindicada. Por esta razón, existe la preocupación sobre la limitada experiencia en cirugía biliar compleja abierta, problema solucionado en la actualidad por la presencia de personal más experimentado. Pero, por ley de la vida, estos verán culminada su vida profesional, lo que conducirá a un bache generacional formativo.
Podemos concluir que la colecistectomía laparoscópica es un procedimiento seguro y eficaz en las colecistopatías litiásicas y alitiásica, y que la colecistectomía abierta o tradicional queda como alternativa de la primera, pero es indispensable un entrenamiento básico en ella, no solo por la potencial conversión quirúrgica, sino por la posibilidad de tener situaciones como la aquí presentada.
REFERENCIAS BIBLIOGRÁFICAS
1. Halldestam I, Kullman E, Borch K. Defined indications for elective cholecystectomy for gallstone disease. Br J Surg 2008;95:620-626.
2. Gourgiotis S, Dimopoulos N, Germanos S, Vougas V, Alfaras P, Hadjiyannakis E. Laparoscopic cholecystectomy: a safe approach for management of acute cholecystitis. JSLS 11: 219224 Surg Endosc 2010;24:2368-2386.
3. Yegiyants S, Collins JC. Operative strategy can reduce the incidence of major bile duct injury in laparoscopic cholecystectomy. Am Surg 2008;74:985-987.
4. Waage A, Nilsson M. Iatrogenic bile duct injury: a population-based study of 152 776 cholecystectomies in the Swedish Inpatient Registry. Arch Surg 2006;141:1207-1213.
5. Nuzzo G, Giuliante F, Giovannini I. Bile duct injury during laparoscopic cholecystectomy: results of an Italian national survey on 56 591 cholecystectomies. Arch Surg 2005;140:986-992.
6. Lacitignola S, Minardi M. Management of common bile duct stones: a ten-year experience at a tertiary care center. JSLS 2008;12:62-65.
7. Barnes RW, Lang NP, Whitesede MF. Halstedian technique revisited: innovations in teaching surgical skills. Ann Surg. 1989;210:118-21.
8. Toledo-Pereyra LH. Maestros de la cirugía moderna. México, D.F.: Fondo de cultura económica; 1996, pp. 11-27.
9. Work Group for Evaluation and Implementation of Simulators and Skills Training Programmes Carter FJ, Schijven MP, Ag-garwal R, Grantcharov T, Francis NK, Hanna GB, Jakimowicz JJ. Consensus guidelines for validation of virtual reality surgical simulators. Surg Endosc 2005;19(12):1523-1532.
10. Stefanidis D, Korndorffer Jr JR, Markley S, Sierra R, Scott DJ. Proficiency maintenance: impact of ongoing simulator training on laparoscopic skill retention. J Am Coll Surg 2006;202(4):559-603.
11. Schijven MP, Jakimowicz JJ, Broeders IAMJ, Tseng LNL. The Eindhoven laparoscopic cholecystectomy training course: improving operating room performance using Virtual Reality Training. Results from the first E.A.E.S. accredited virtual reality trainings curriculum. Surg Endosc, 2005;19:1220-1226.
12. Andriole DA, Jeffe DB, Whelan AJ. What predicts surgical internship performance? Am. J. Surg. 2004;188: 161-4.
13. Bann S, Darzi A. Selection of individuals for training in surgery. Am J Surg. 2005;190:98-102.
14. Bulstrode C, Hunt V. Selecting the best from the rest. Surgeon. 2003;6:328-31.
Recibido: 15 de agosto de 2013
Dr. Orestes Noel Mederos Curbelo. Hospital Universitario "Comandante Manuel Fajardo". La Habana, Cuba. Correo electrónico: noemed@infomed.sld.cu